In Teil 1 unseres Vitamin D3-Specials erklären wir, was genau Vitamin-D eigentlich ist, wie es wirkt, und wie sich ein Vitamin-D-Mangel auswirkt.
Schwerpunktthema Vitamin D
- Auftakt: Editorial vom Oktober 2012
- Teil 1: Was ist Vitamin-D und wie wirkt es? (dieser Artikel)
- Teil 2: Vitamin D, Immunsystem und Autoimmunerkrankungen
- Teil 3: Vitamin D und entzündliche Gelenkerkrankungen
Was ist Vitamin-D?
Allgemein sprechen wir im Zusammenhang mit Vitamin-D auch vom Sonnenvitamin. Rein chemisch gesehen, ist Vitamin D ein Secosteroid. In der Strukturformel lässt sich also das typische Steroidgrundgerüst wiederfinden. Vitamin-D wird dabei meist als Sammelbegriff für die unterschiedlichen Moleküle benutzt, die der Körper aus Vitamin-D herstellt. Das bringt uns zu einem Definitionsproblem. Eigentlich können wir keine Vitamine herstellen, sondern müssen diese Stoffe über die Nahrung aufnehmen. Vitamin-D und seine Stoffwechselprodukte kann unser Körper aber selber herstellen. Ergo: Vitamin-D ist gar kein richtiges Vitamin. Man zählt Vitamin-D, aufgrund seiner physiologischen Wirkungen, mittlerweile eher zu den Hormonen, als zu den Vitaminen. Der Vitaminbegriff lässt sich historisch herleiten. Als die Industrialisierung im 19. Jahrhundert stattfand, zeigten sich bei Kindern, die in diesen ersten industriellen Zentren (v.a. in England) lebten, verstärkt Knochendeformationen. Man nannte diese Krankheit „Rachitis“ oder auch „Englische Krankheit“. Zurückgeführt wurden diese Schäden auf eine noch unbekannte Mangelerscheinung. Später fand man heraus, dass Rachitis durch regelmäßige Aufenthalte in der Sonne heilbar war. Die Identifizierung des chemischen Moleküls fand aber erst im 20. Jahrhundert statt (A. Windaus 1928 Nobelpreis für Chemie) und bis zur Aufklärung des Syntheseweges dauerte es bis in die sechziger Jahre.
Wie wird Vitamin-D produziert und woher kommt es?
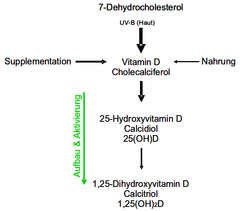
Der Begriff Sonnenvitamin ist schon im ersten Abschnitt gefallen, dort wurde auch dargestellt, dass unser Körper Vitamin-D selber herstellen kann. In der Haut wird durch Sonnenlicht (UV-B 290 – 315 nm) aus 7-Dehydrocholesterol Vitamin-D (Cholecalciferol) gebildet. Über den Blutstrom gelangt das Vitamin-D zur Leber, wo es zum 25-Hydroxy-Vitamin-D (Calcidiol) wird. In der Niere findet dann der letzte Schritt der Aktivierung statt. Das aktive Stoffwechselprodukt 1,25-Dihydroxy-Vitamin-D (Calcitriol) wird gebildet. Vitamin-D aus pflanzlichen Quellen nennt man Vitamin-D2, während man das tierische bzw. menschliche Vitamin-D3 nennt. Der Einfachheit halber wird meist nur von Vitamin-D gesprochen, egal welchen Ursprungs der Stoff ist. In der Wirkung und Aktivität unterscheiden sich die beiden nicht. Die Hauptquelle für uns ist die UV-Bestrahlung der Haut. Es gibt nämlich nur wenige Lebensmittel, die nennenswerte Mengen des fettlöslichen Vitamins aufweisen, z.B. fetter Fisch (Lachs, Makrele, Hering, Aal), Lebertran, Eier oder einige Pilzsorten (Steinpilze, Shii-Take Pilze). Es ist deshalb nicht möglich, alleine über die Nahrung genügend Vitamin-D aufzunehmen.
Wie wirkt Vitamin-D?
Die klassische Funktion des Vitamin-D ist die Konstanthaltung des Calcium-Blutspiegels. Dadurch wird der Knochenstoffwechsel beeinflusst. Rachitis bei Kindern und Osteomalazie (Knochenerweichung) bei Erwachsenen sind die typischen Krankheitsbilder eines sehr schweren, lang anhaltenden Vitamin-D-Mangels.
In der Nebenschilddrüse sitzen spezielle Proteine, die den Calcium-Blutspiegel überprüfen. Wenn der Calcium-Blutspiegel zu niedrig ist, wird das Parathormon (PTH) ausgeschüttet. PTH gelangt zur Niere und fördert die Bildung von Calcitriol. In der Niere und im Darm wird durch Calcitriol Calcium zurückgehalten und so vor der Ausscheidung bewahrt. Die Effizienz der Rückresorption des Nahrungscalciums steigt mit Calcitriol um 30 – 40%. Die Knochen dienen dem Körper als Calciumspeicher. Wenn Vitamin-D fehlt, kommt es langfristig zu einer Knochendemineralisation, weil das Calcium für viele lebensnotwendige Stoffwechselprozesse gebraucht wird und Calcium aus den Knochen mobilisiert werden kann. Deshalb ist es in der Osteoporoseprophylaxe (Vorbeugung einer Knochenentkalkung) wichtig, neben Calcium auch die Vitamin-D-Versorgung sicherzustellen, damit das Nahrungscalcium für den Körper überhaupt verfügbar ist.
Mittlerweile gibt es Studien, die eine viel weitreichendere, gesundheitsfördernde Wirkung von Vitamin-D beschreiben. Vitamin-D verstoffwechselnde Enzyme und die für die Signalübertragung unerlässlichen Vitamin-D-Rezeptoren wurden in den meisten Geweben und Organen (u.a. Haut, Darm, Brust, Prostata, Gehirn und Immunzellen) nachgewiesen. Daher liegt die Vermutung nahe, dass Vitamin-D in diesen Organen auch eine Funktion ausübt, die jenseits des Knochenstoffwechsels liegt. Gegenwärtig richtet sich ein besonderes Augenmerk auf die immunologische Wirkung von Vitamin-D, d.h. seine Rolle als ein wichtiger Faktor für eine ungestörte Funktion des Immunsystems und die Bedeutung von Vitamin-D-Mangel bei der Entstehung von Autoimmunerkrankungen. Erste Daten deuten darauf hin, dass ein Vitamin-D-Mangel neben anderen Faktoren bei der Entstehung von Autoimmunerkrankungen wie z.B. multipler Sklerose (MS), systemischen Lupus erythematodes (SLE) und rheumatoider Arthritis (RA) beteiligt ist. Bei Autoimmunerkrankungen richtet sich die Reaktion einiger Immunzellen gegen körpereigene, eigentlich gesunde Zellen; dadurch werden chronische Entzündungen ausgelöst. Im Tierversuch konnte gezeigt werden, dass diese Symptome unter Vitamin-D-Einfluss vermindert wurden (Cantorna, Hayes et al. 1998; Cantorna 2010). Bei Tuberkulose werden positive therapeutische Effekte durch Vitamin-D beschrieben. Makrophagen (Fresszellen) produzieren unter Vitamin-D-Einfluss verstärkt ein anti-mikrobielles Enzym (Cathelicidin), welches besonders wirksam gegen die Bakterien ist, die Tuberkulose auslösen. So lässt sich ein historischer Bezug zu Sanatoriumsaufenthalten bei Tuberkulose (Schwindsucht, weiße Pest) im 19.Jahrhundert und Anfang des 20.Jahrhunderts herstellen. Die Lungenkranken unterzogen sich einer mehrmonatigen, sogenannten Liegekur in der Sonne (siehe Thomas Mann „Der Zauberberg“). N. R. Finsen gewann 1903 den Nobelpreis für Physiologie und Medizin, weil er die Heilung von Lupus vulgaris (Hauttuberkulose) durch Bestrahlung mit UV-Licht in seinen Forschungen beschrieben hat. Die Genesungsfortschritte waren wahrscheinlich auf die steigenden Vitamin-D-Serumspiegel zurückzuführen, auch wenn man damals den biochemischen Zusammenhang noch nicht kannte.
Die wissenschaftliche Literatur beschreibt außerdem positive Effekte von Vitamin-D in der Vorbeugung einiger Krebsarten (v.a. Darmkrebs und Prostatakrebs). Die Prognose bei einer bestehenden Krebsdiagnose verbessert sich, wenn der Vitamin-D-Status im optimalen Bereich liegt (Beer and Myrthue 2004; Holick 2004; Giovannucci 2007; Krishnan, Moreno et al. 2007). Desweiteren hat Vitamin-D auch positive Auswirkungen auf neuromuskulärer Ebene, d.h. auf Muskelkraft und speziell auch auf die muskuläre Koordination. Dieser Aspekt ist insbesondere bei älteren Menschen in Zusammenhang mit der Vermeidung von Oberschenkelhalsbrüchen von Bedeutung. So beschreibt eine Studie (Bischoff-Ferrari, Willett et al. 2005) ein um 35% vermindertes Sturzrisiko bei optimaler Vitamin-D-Versorgung.
Wie wirkt sich ein Vitamin-D-Mangel aus und was ist dagegen zu tun?
Jetzt, wo die Tage kürzer und grauer werden, reicht die Sonneneinstrahlung nicht mehr aus, um genügend Vitamin-D über die Haut zu bilden. Durch unser in den letzten Jahrzehnten verändertes Lebens- und Arbeitsumfeld sind wir auch kaum noch in der Lage, genügend Vitamin-D zu produzieren und in den Sommermonaten einen Vorrat zu speichern. Nicht vergessen darf man in diesem Zusammenhang auch die Tatsache, dass die Fähigkeit Vitamin-D über die Haut zu bilden, im Alter um bis zu 75% abnimmt (Holick 1995). Ohne zusätzliche Supplementation (zusätzliche gezielte Einnahme von Vitamin-D z.B. in Tablettenform) ist eine optimale Vitamin-D-Versorgung in unseren Breitengraden nicht zu erreichen. Epidemiologische Studien belegen, dass in der europäischen Bevölkerung mittlerweile eine Vitamin-D-Unterversorgung vorliegt (Laaksi, Ruohola et al. 2006; Hintzpeter, Mensink et al. 2008; Hintzpeter, Scheidt-Nave et al. 2008; Lardner, Fitzgibbon et al. 2011; Bischoff-Ferrari 2012; Lamberg-Allardt 2012). Die deutsche Gesellschaft für Ernährung (DGE) hat deshalb in diesem Jahr ihre Empfehlung für die tägliche Vitamin-D-Aufnahme gesunder Erwachsener auf 800 IE (internationale Einheiten, entsprechen 20 µg) erhöht (2012). Dabei setzen sich die 800 IE aus Sonnenbestrahlung, Nahrung und Nahrungsergänzungsmittel (Supplementation) zusammen.
Das Vitamin-D-Stoffwechselprodukt 25-Hydroxycholecalciferol (25-OH-VitD) gilt als der aussagekräftigste Parameter, der die Vitamin-D-Versorgung anzeigt. Ein schwerer Mangel liegt im Bereich unterhalb von 25 nmol/L (10 ng/mL) vor. Der anzustrebende Blutserumspiegel liegt jenseits der 75 nmol/L (30 ng/mL). Der Dachverband Osteologie (DVO) empfiehlt bei osteologischen Erkrankungen eine tägliche Supplementation von 1000 – 2000 IE. Studien bestätigen diese Menge auch für chronisch Kranke, insbesondere Patienten mit entzündlich-rheumatischen Erkrankungen.
Ein Vitamin-D-Mangel äußert sich anfänglich meist mit allgemeinen Befindlichkeitsstörungen (Abgeschlagenheit, Müdigkeit, Stimmungsschwankungen, Konzentrationsmangel, Kopfschmerz). Es kann auch zu undifferenzierten Muskel- oder Knochenschmerzen kommen. Plotnikoff und Quingley (2003) beschreiben, dass Patienten mit Muskelschwäche und Knochenschmerzen mit einer Vielzahl von gestellten Diagnosen (u.a. Fibromyalgie, chronische Müdigkeit, Depression) letztendlich an einem Vitamin-D-Defizit litten.
Es sollten aber nicht unbegrenzt und ohne ärztliche Beratung Vitamin-D-Produkte konsumiert werden. Bei gesunden Erwachsenen kommt es zwar erst bei Serumspiegeln jenseits von 370 nmol/L (Holick 2007) zu Schädigungen (Nierensteine, Hypercalcämie, Hyperphosphatämie, umgangssprachlich Gefäßverkalkung), aber Patienten mit Nierenerkrankungen oder Sarkoidose sollten ihre Serumspiegel nicht über 125 nmol/L steigen lassen, da bei ihnen die negativen Effekte wesentlich früher auftreten.
Literatur
- (2012). "New Reference Values for Vitamin D." Annals of Nutrition and Metabolism 60(4): 241-246.
- Beer, T. M. and A. Myrthue (2004). "Calcitriol in cancer treatment: From the lab to the clinic." Mol Cancer Ther 3(3): 373-381.
- Bischoff-Ferrari, H. A. (2012). ""Vitamin D - why does it matter?" - Defining Vitamin D deficiency and its prevalence." Scand J Clin Lab Invest Suppl 72(S243): 3-6.
- Bischoff-Ferrari, H. A., W. C. Willett, et al. (2005). "Fracture prevention with vitamin D supplementation: a meta-analysis of randomized controlled trials." Jama 293(18): 2257-2264.
- Cantorna, M. T. (2010). "Mechanisms underlying the effect of vitamin D on the immune system." Proc Nutr Soc 69(3): 286-289.
- Cantorna, M. T., C. E. Hayes, et al. (1998). "1,25-Dihydroxycholecalciferol inhibits the progression of arthritis in murine models of human arthritis." J Nutr 128(1): 68-72.
- Giovannucci, E. (2007). "Epidemiological evidence for Vitamin D and colorectal cancer." J Bone Miner Res 22(Suppl 2): 81-85.
- Hintzpeter, B., G. B. Mensink, et al. (2008). "Vitamin D status and health correlates among German adults." Eur J Clin Nutr 62(9): 1079-1089.
- Hintzpeter, B., C. Scheidt-Nave, et al. (2008). "Higher prevalence of vitamin D deficiency is associated with immigrant background among children and adolescents in Germany." J Nutr 138(8): 1482-1490.
- Holick, M. F. (1995). "Environmental factors that influence the cutaneous production of vitamin D." Am J Clin Nutr 61(3 Suppl): 638-645.
- Holick, M. F. (2004). "Sunlight and Vitamin D for bone health and prevention of autoimmune diseases, cancers, and cardiovascular disease." Am J Clin Nutr 80(6 Suppl): 1678-1688.
- Holick, M. F. (2007). "Vitamin D deficiency." N Engl J Med 357(3): 266-281.
- Krishnan, A. V., J. Moreno, et al. (2007). "Calcitriol as a chemopreventive and therapeutic agent in prostate cancer: Role of anti-inflammatory activity." J Bone Miner Res 22(Suppl 2): 74-80.
- Laaksi, I. T., J. P. Ruohola, et al. (2006). "Vitamin D fortification as public health policy: significant improvement in vitamin D status in young Finnish men." Eur J Clin Nutr 60(8): 1035-1038.
- Lamberg-Allardt, C. (2012). "Vitamin D in children and adolescents." Scand J Clin Lab Invest Suppl 72(S243): 124-128.
- Lardner, E., M. Fitzgibbon, et al. (2011). "Hypovitaminosis D in a healthy female population, aged from 40 to 85 years, in the west of Ireland." Ir J Med Sci 180(1): 115-119.
- Plotnikoff, G. A. and J. M. Quigley (2003). "Prevalence of severe hypovitaminosis D in patients with persistent, nonspecific musculoskeletal pain." Mayo Clin Proc 78(12): 1463-1470.