Gicht: Überblick
Die Gicht ist eine Stoffwechselerkrankung, bei der es zu einer Ablage von Harnsäurekristallen im Körper kommt, vor allem in den Gelenken und gelenknahen Geweben, den Schleimbeuteln (Bursa) und den Knochen, aber auch in der Niere. Sie ist gekennzeichnet durch schubweise auftretende, sehr schmerzhafte Anfälle von Gelenkentzündungen, die häufig auch mit Schwellung und Rötung einhergehen. Häufig ist das Großzehengrundgelenk betroffen, prinzipiell kann aber jedes Gelenk befallen sein.
Die Ursachen der Gicht sind unterschiedlich. Einige Patienten haben eine ererbte Anlage zu einem erhöhten Harnsäurespiegel im Blut. Bei anderen kommt es durch falsche Ernährung zu einer Erhöhung der Harnsäure. Eine zu hohe Harnsäure alleine ist noch nicht gleichzusetzen mit einer Gichterkrankung. Die Gicht als Erkrankung ist definiert durch das Auftreten von Krankheitszeichen, z.B. einem Gichtanfall.
Bereits in der Antike war die Gicht bekannt als die „Krankheit der Könige“, also die Krankheit der Reichen, was darauf zurückzuführen ist, dass die Gicht damals als Wohlstandserkrankung galt. Denn es besteht ein Zusammenhang zwischen dem übermäßigen Verzehr bestimmter Nahrungsmittel, was sich früher nicht jeder leisten konnte. Von der Gicht sind vorzugsweise Männer betroffen. Grundsätzlich gilt, daß bei Frauen das Auftreten einer Gicht vor den Wechseljahren extrem selten ist.
„Gicht“ steht im alten Sprachgebrauch ursprünglich für „Behexung“ oder „Besprechung“. Damals ging man noch davon aus, dass bestimmte Erkrankungen durch Hexerei entstehen konnten, so auch die Gicht, woher sie vermutlich ihren Namen hat.
Unbehandelt kann die Gicht zu Gelenkzerstörung und Nierenversagen führen.
Symptome der Gicht
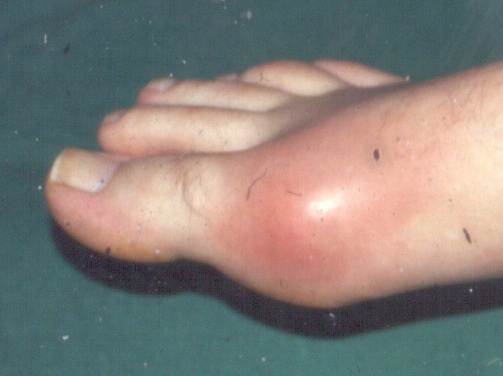
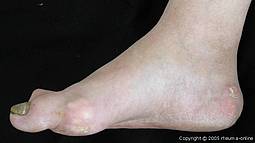
Zum ersten Gichtanfall kommt es bei Männern in der Regel zwischen dem 40. und 60. Lebensjahr. Typischerweise ist das Großzehengrundgelenk betroffen.
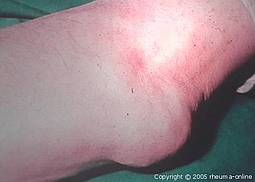
Die akute Gicht äußert sich als hochakute, stark schmerzhafte arthritische Attacke. Diese entwickelt sich typischerweise nachts mit einer explosiven Plötzlichkeit aus scheinbar exzellenter Gesundheit. In über 90% der Fälle ist nur ein Gelenk betroffen (sogenannte Monarthritis), in mehr als 50% handelt es sich dabei um das Großzehengrundgelenk ("Podagra"). Allerdings ist der Befall des Großzehengrundgelenks auch bei anderen rheumatischen Erkrankungen zu sehen. In abnehmender Reihenfolge stellen der Spann, Sprunggelenke, Fersen, Kniegelenke, Handgelenke, Fingergelenke und Ellenbogengelenke weitere primäre Manifestationsorte des akuten Gichtanfalls dar. Das betroffene Gelenk ist stark gerötet, geschwollen, hochbewegungsschmerzhaft und heftig berührungsempfindlich. Selbst ein Bettlaken wird häufig nicht vertragen.
Die Attacken dauern unbehandelt einige Stunden bis mehrere Tage. Im Verlauf einer unbehandelten Gicht nimmt die Zahl der betroffenen Gelenke zu, die Anfälle werden heftiger, dauern länger und gehen häufig mit Fieber einher, insbesondere wenn mehrere Gelenke betroffen sind. Dann sind auch häufig mehrere Gelenke derselben Extremität befallen, so als ob die Gicht beispielsweise im Großzeh beginnen und dann auf den Fußspann und das Sprunggelenk fortschreiten würde.
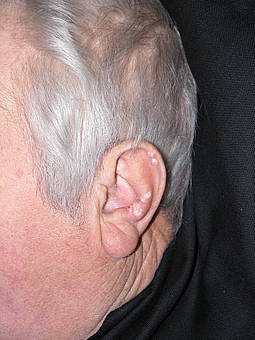
Bei chronischen Verläufen kommt es zu Ablagerungen von Gichtkristallen in den Knochen und den Weichteilen, es bilden sich sogenannte "Gicht-Tophi" (von griechisch: tophos – Tuffstein). Diese sind manchmal an der Ohrmuschel, an den Fingern, Zehen, am Knie- oder Ellbogengelenk sichtbar. Sie können z.T. geschwürig aufbrechen und zu unangenehmen Infektionskomplikationen führen.
Statistische Untersuchungen zeigen, dass Gichtanfälle häufiger im Frühjahr als im Winter auftreten. Der Grund hierfür ist unklar.
Auslöser und Ursachen der Gicht
Der akute Gichtanfall wird durch verschiedene Ursachen ausgelöst. Vorbedingung ist aber bei den meisten Gichterkrankungen eine jahrelang vorbestehende Erhöhung der Harnsäure im Blut. Harnsäure entsteht im Körper als Endprodukt der Verarbeitung von Purinen. Purine sind Bestandteil der Erbinformation, der DNA.
Die Höhe des Harnsäure-Spiegels ist abhängig von Alter und Geschlecht. Bei Männern steigt er nach der Pubertät mit dem Alter, da es über die Niere mit steigendem Alter weniger ausgeschieden wird. Frauen haben durch das weibliche Hormon Östrogen einen gewissen Schutz vor einer Erhöhung des Harnsäurespiegels, da das Östrogen die Harnsäure-Ausscheidung fördert. Daher kommt es bei Frauen häufig erst nach der Menopause zu Gicht, wenn der Östrogenspiegel sinkt. Harnsäure entsteht aber auch in großen Mengen bei Erkrankungen, die mit vermehrter Bildung von Zellen einhergehen. Denn die meisten Zellen enthalten Zellkerne mit Erbinformation, die aus Purinen aufgebaut ist, welche zu Harnsäure abgebaut werden. Ebenso kann die übermäßige Zufuhr Purin-haltiger Nahrungsmittel zu einer Anhäufung von Harnsäure führen (siehe Tabelle). Auch Bier und Fruktose können den Harnsäurespiegel erhöhen. Sehr selten liegen genetische Defekte, wie z.B. das Lesch-Nyhan-Syndrom bei Jungen, das über einen Defekt eines bestimmten Eiweißes, der sogenannten Hypoxantin-Guanin-Phosphoribosyl-Transferase, zu vermehrter Bildung von Harnsäure führt.
Der häufigste Grund für einen erhöhten Harnsäurespiegel ist die verminderte Ausscheidung von Harnsäure über die Niere. Eine verminderte renale Clearance (von ren = Niere und „clear“ = frei machen von) ist für 90% aller Fälle von vermehrter Harnsäure im Blut verantwortlich. Ein sehr geringer Teil der Harnsäure wird über den Darm ausgeschieden, ist aber für die Entstehung der Gicht nicht von Bedeutung.
Steigt der Harnsäurespiegel über den Wert von 6,8 g/dl, so ist das Blut „übersättigt“ mit Harnsäure. Dies führt dazu, dass sich Kristalle bilden. Die Bildung wird durch kalte Temperaturen gefördert. Dies erklärt, warum häufiger kühle Gelenke befallen sind, die von der Körpermitte, also von der Wärme, entfernt sind, so wie das Großzehengrundgelenk. Die Ablagerung der Kristalle kann zunächst unbemerkt bleiben oder aber zu wiederkehrenden, schmerzhaften Gelenkentzündungen führen, die unbehandelt Gelenkzerstörung und bei Ablagerung in der Niere Nierenschaden verursachen.
Die akuten Anfälle werden häufig ausgelöst durch eine Veränderung des Harnsäurespiegels, also entweder einen Anstieg oder aber auch einen Abfall, was zu einer Absplitterung von Kristallen mit einer nachfolgenden schweren Entzündungsreaktion führt. An der Entstehung der Entzündungsreaktion sind entzündliche Botenstoffe wie Interleukin-1-ß und TNF-Alpha beteiligt.
Für die Startreaktion kann eine ganze Reihe von Faktoren verantwortlich sein. Von besonderer Bedeutung sind Ernährungsfaktoren wie überreichliches, fettreiches Essen und hoher Alkoholkonsum. Der klassische Gichtanfall beginnt in der Nacht nach einem üppigen Essen, bei dem auch viel Alkohol getrunken wurde. Es gibt aber auch andere Auslöser des Gichtanfalls. Dazu gehören körperliche Anstrengungen, kleinste Verletzungen von Gelenken, in denen die Harnsäurekristalle bereits seit langem "friedlich" im Knorpel liegen und dann durch einen heftigen Stoß in die freie Gelenkhöhle freigesetzt werden, außerdem starke Schwankungen des Serumharnsäurespiegels (z.B. im Rahmen von Fastenkuren, aber auch vor Operationen). Des Weiteren können bestimmte Medikamente zu Verschiebungen des Körpergleichgewichtes führen und einen akuten Gichtanfall auslösen (Wasser-treibende Medikamente, Aspirin, auch Kontrastmittel oder aber Harnsäuresenker wie Allopurinol).
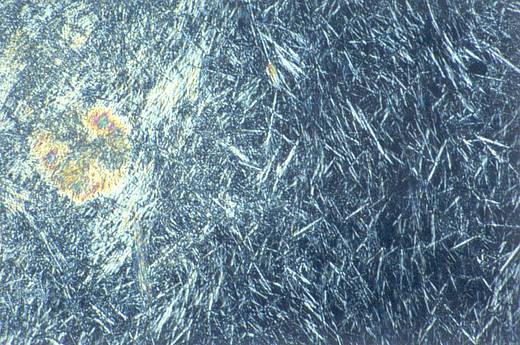
Verlauf der Gicht
Der Gicht geht eine jahrelange beschwerdefreie Phase voraus, in der die Harnsäure erhöht ist und sich Gichtkristalle bilden. Hier spricht man noch von „Hyperurikämie“, was übersetzt so viel wie „Harnsäure-Erhöhung im Blut“ bedeutet (von hyper = zu viel, urat = Harnsäure, haima = Blut). Mit dem ersten Anfall spricht man dann von Gicht.
Die Gicht verläuft schubweise. Beschwerdefreie Phasen (auch als interkritische Phasen bezeichnet) werden unterbrochen von akuten, sehr schmerzhaften Anfällen, die durch bestimmte Auslösemechanismen und eine nachfolgende Gelenkentzündung gekennzeichnet sind.
Im Verlauf kommt es zu verkürzten beschwerdefreien Phasen mit Zunahme der Anzahl und der Intensität der Anfälle. Häufig sind dann auch mehr Gelenke stärker und länger betroffen. Allgemeinerscheinungen wie Fieber werden öfter beobachtet.
Bleibt die Gicht unbehandelt, kann es selbst nach Abklingen der Schmerzen und scheinbarer Rückbildung aller Beschwerden zu einer fortschreitenden Ablagerung von Gichtkristallen im Gewebe kommen. Diese Tophi sind äußerlich an der Ohrmuschel, an den Fingern, Zehen, am Knie- oder Ellbogengelenk sichtbar. Aber auch an den Gelenken können schwerwiegende bleibende Veränderungen auftreten, die zu einer Funktionseinschränkung führen können. Die Ablagerung in der Niere kann eine Nierenfunktionsstörung verursachen.
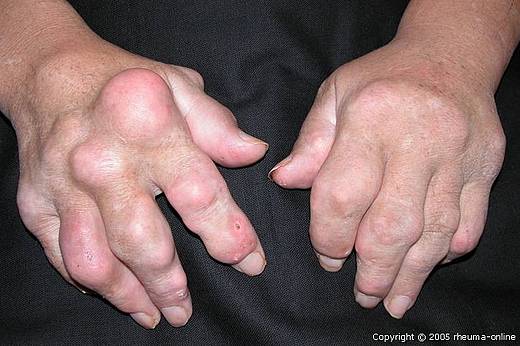
Prognose der Gicht
In der Regel ist die Prognose der Gicht gut. Voraussetzung ist die richtige und frühzeitige Diagnose, eine unverzüglich eingeleitete und konsequent durchgeführte Therapie sowie eine gute Kooperation von Arzt und Patient. Unter diesen Bedingungen lassen sich in den meisten Fällen schlimme Schäden an den Knochen und Gelenken, vor allem aber auch Spätschäden an den inneren Organen wie eine Gichtniere, vermeiden.
Die Behandlung der Gicht ist aber nicht nur wichtig zur Verhütung von Gelenk- und Nierenschäden, sondern auch zur Vermeidung von Folgeschäden eines Bluthochdrucks oder eines erhöhten Blutzuckers. Denn die Gicht kommt häufig im Rahmen des sogenannten „metabolischen Syndroms“ vor. Zu diesem Syndrom zählen neben der Gicht auch Bluthochdruck, Blutzuckererhöhung, überhöhtes Körpergewicht und eine Erhöhung der Blutfette.
Der Behandlungserfolg hängt maßgeblich von der Mitarbeit des Patienten ab. Daher sollten Gichtpatienten eine intensive Patientenschulung erhalten mit Informationen über Ursache, Folgen und Behandlungsmöglichkeiten der Gicht sowie eine Diätberatung.
Diagnose der Gicht
In der Regel ergibt sich die Verdachtsdiagnose einer akuten Gicht bereits aufgrund der ganz typischen Beschwerden und des charakteristischen Gelenkbefallsmusters. Kommt es bei einem Mann über 40 Jahren plötzlich über Nacht, vielleicht noch nach einem üppigen Abendessen oder starkem Alkoholgenuss, erstmals zu einer akuten, hochschmerzhaften, stark berührungsempfindlichen Entzündung im Großzehengrundgelenk, ist eine Gichtattacke wahrscheinlich.
Optimal ist dann die Punktion des Gelenks und Durchführung einer Untersuchung der Gelenkflüssigkeit (Synovia-Analyse). Dabei lassen sich dann unter dem Mikroskop mit Hilfe einer speziellen Einrichtung die Harnsäurekristalle direkt nachweisen. Sie haben die Form von Nadeln und sind unter polarisiertem Licht als „negativ doppelbrechende“ Kristalle erkennbar. Als Beweis für eine Gicht gilt, dass die typischen Harnsäurekristalle auch in den weißen Blutkörperchen (Leukozyten) der Gelenkflüssigkeit gefunden werden und von diesen "gefressen" werden (der Fachausdruck dafür lautet "phagozytiert"). Im akuten Gichtanfall ist der Gelenkerguss hochentzündlich, teilweise mit Zellzahlen über 50.000 Leukozyten/μl. Im Differentialzellbild überwiegen sogenannte neutrophile Granulozyten (70-90%).
Eine sehr wichtige Aufgabe ist die Abgrenzung eines akuten Gichtanfalls von einer Infektion im Gelenk, die sehr ähnlich aussehen kann und bei der es auch zu ähnlichen Zellzahlen in der Untersuchung des Gelenkpunktats kommt. Für diese Unterscheidung hilft die Durchführung einer speziellen Laboruntersuchung, bei der ein spezieller Stoffwechselwert bestimmt wird, das sogenannte Laktat. Im Falle einer Infektion ist der Laktatwert erhöht, normale Laktatwerte in der Synovialflüssigkeit (< 60 mg/dl) bei hohen Zellzahlen sprechen gegen eine bakterielle Arthritis. Außerdem wird das Punktat mit einer speziellen Färbung ("Grampräparat") unter dem Mikroskop auf Bakterien untersucht. Im Zweifelsfall erfolgt darüber hinaus eine sogenannte mikrobiologische Untersuchung zum Nachweis einer Infektion. Die Kristall-Arthritis und die infektiöse Arthritis können aber auch gleichzeitig vorhanden sein.
Überschätzt wird im akuten Gichtanfall der Wert des Serumharnsäurespiegels. Bis zu 15% der Patienten mit Beschwerden einer Gicht weisen normale Harnsäurespiegel auf. In manchen Fällen führt gerade das deutliche Absinken der Serumharnsäure, z.B. im Zusammenhang mit Fastenkuren, zur Auslösung des Gichtanfalls. Manchmal kann man dann in früheren Blutuntersuchungen einen erhöhten Harnsäurespiegel wiederfinden. Andererseits weisen bis zu 25% der Bevölkerung einen erhöhten Harnsäurespiegel auf, aber nur wenige von Ihnen entwickeln Gicht. Ein vom Normwert abweichender Harnsäurespiegel ist daher kein Indikator für Gicht. Umso wichtiger ist die Gelenkpunktion zur Feststellung der Gicht.
Manchmal ist es erforderlich, die Harnsäure-Ausscheidung im Urin zu bestimmen. Dazu wird der Urin über 24 Stunden gesammelt und danach untersucht. Dies ist wichtig, wenn bei der Behandlung ein Medikament eingesetzt werden soll, welches die Harnsäure-Ausscheidung weiter steigern soll. Denn wenn ein Patient bereits viel Harnsäure ausscheidet, kann die Förderung einer weiteren Ausscheidung zur Schädigung des Ausscheidungsorgans, der Niere, führen.
Im frühen Stadium einer Gichtarthropathie sind Röntgenveränderungen uncharakteristisch. Man sieht lediglich die Weichteilschwellung, während typische röntgenologische Zeichen der Gicht wie Knochen- oder Weichteiltophi erst in fortgeschrittenen Stadien zu beobachten sind. Im Spätstadium können die tophösen Ablagerungen im Knochen zu zystischen Veränderungen führen, die wie ausgestanzt wirken.
Bei weiterem Fortschreiten kommt es durch Gelenkzerstörung und Knorpelschädigung zu einer Gelenkspaltverschmälerung. Die Kombination von zystischen Veränderungen, Gelenkspaltverschmälerung sowie Osteophyten (Knochenanbauten als Zeichen einer sekundären Arthrose) sind typisch für die chronische Gichtarthropathie, die dann auch Erosionen mit überhängeneden Rändern aufweisen kann. In manchen Fällen kann man durch Reparationsprozesse an den Tophi-Rändern sogenannte „Tophusstacheln“ sehen, die dann auch an das Bild einer Psoriasisarthritis erinnern können.Im Ultraschall sieht man im fortgeschrittenen Stadien tophöses Material und Erosionen an den Gelenken.
Erkrankungen, die einer Gicht täuschend ähnlich sehen können
Als wichtigste Erkrankung, die von der akuten Gicht unterschieden werden muss, wurde bereits die bakterielle Arthritis genannt. Wenn sie übersehen wird, kann eine zu spät einsetzende Therapie schwerwiegende Folgen haben. Deshalb sollte die Punktion des betroffenen Gelenks nicht nur zur Diagnosesicherung der Gicht, sondern auch zum Ausschluss einer bakteriellen Infektionskomplikation nach Möglichkeit immer angestrebt werden. Gemeinsam ist Gicht und bakterieller Arthritis vor allem die hochakute Symptomatik. Diagnostisch helfen die Synovia-Analyse mit Laktatbestimmung und Grampräparat (s.o.) sowie mikrobiologische Untersuchungen weiter.
Ein der Gicht ähnliches Bild zeigen andere Kristallarthropathien, insbesondere die Chondrokalzinose, für die deshalb auch die Bezeichnung "Pseudogicht" verwendet wird. Typischerweise ist bei der Pseudogicht das Kniegelenk betroffen, seltener das Handgelenk, das Daumensattelgelenk sowie weitere mittelgroße Gelenke der oberen und unteren Körperhälfte. Die Unterscheidung erfolgt durch die Synovia-Analyse mit Kristallpräparat. Chondrokalzinosekristalle (Calciumpyrophosphat-Kristalle) haben neben ihrem anderen Aussehen ein anderes Verhalten bei der sogenannten Doppelbrechungsuntersuchung. Dabei wird das Kristallpräparat im Mikroskop im polarisierten Licht betrachtet. Während Harnsäurekristalle "negativ doppelbrechend" sind, sind Chondrokalzinose-Kristalle "positiv doppelbrechend". Speziell bei Kniegelenks- und Handgelenksbefall sieht man bei der Chondrokalzinose außerdem häufig Meniskusverkalkungen im Röntgenbild.
Der akuten Gicht des Großzehengrundgelenks auf den ersten Blick täuschend ähnlich sind akute Schübe bei einer Psoriasisarthritis, dem Reiter-Syndrom und anderen seronegativen Spondarthritiden. Diese Anfälle im Zusammenhang mit den genannten Erkrankungen werden als "pseudoguttöse Attacken" bezeichnet. Sie äußern sich wie die Gicht als Arthritis des Großzehengrundgelenkes und werden deshalb allein schon wegen ihrer Lokalisation gerne mit einem Gichtanfall verwechselt. Im Gegensatz zum akuten Gichtanfall entwickeln sich pseudoguttöse Attacken aber langsamer, in der Regel mit ersten Anzeichen und Symptomen bereits über 24 bis 48 Stunden, und nicht mit der explosiven Plötzlichkeit des Gichtanfalls. Dem Erfahrenen gelingt die Abgrenzung zur Gicht deshalb meist bereits schon allein auf Grund der Krankheitsvorgeschichte. Wichtig sind Fragen nach einer Schuppenflechte an der Haut (Psoriasis), Begleiterscheinungen wie Entzündungen der Harnröhre (Urethritis), Durchfällen (Enteritis) oder Bindehautentzündungen (Konjunktivitis) als Hinweise auf eine Psoriasisarthritis, einen M. Reiter oder auf infektreaktive Arthritiden. Frühmorgendliche Rückenschmerzen deuten in Richtung auf Krankheitsbilder aus der Gruppe der seronegativen Spondarthritiden (vgl. dazu auch den rheuma-online-Test "Wirbelsäulenrheuma"). Zusatzuntersuchungen sind dann ggf. der Nachweis von HLA B27 und die Durchführung einer Röntgenaufnahme zur Abklärung einer möglichen Entzündung in den Kreuz-Darmbein-Gelenken (Sakroileitis).
Ein seltenes Krankheitsbild, das aber sehr oft mit einer akuten polyartikulären Gicht verwechselt wird, ist die Gelenkbeteiligung bei Störungen des Fettstoffwechsels (Hyperlipoproteinämien), insbesondere bei einer Erkrankung mit der Bezeichnung Hyperlipoproteinämie Typ II. Die arthritischen Attacken sind dabei ebenfalls sehr plötzlich und dauern etwa 24 bis 48 Stunden an. Eine Entzündung der Achillessehne ist sehr häufig. Die Fettstoffwechselstörung führt zur Ablagerung von Cholesterinkristallen (Xanthelasmen) in den Sehnen, speziell in der Achillessehne, aber auch um die Gelenke ("periartikulär") an Knie, Ellenbogen oder Handrücken und Fingergelenken. Sie können auf den ersten Blick mit den beschriebenen Ablagerungen von Harnsäurekristallen ("Tophi") verwechselt werden. Die Unterscheidung gelingt durch die Durchführung spezieller Blutuntersuchungen, z.B. die Bestimmung von Serum-Cholesterin und Blutfetten ("Triglyceriden") sowie mit Hilfe der sogenannten Lipidelektrophorese.
Therapie eines akuten Gichtanfalls
Grundsätzlich gilt bei der Behandlung des akuten Gichtanfalls das Prinzip, mit der medikamentösen Therapie rasch und in anfangs hoher Dosierung zu beginnen. In der Regel helfen cortisonfreie Entzündungshemmer (nichtsteroidale anti-infllammatorische Medikamente, NSAID). In einigen Fällen kommt man besser mit dem klassischen Mittel der Gichtbehandlung zurecht, dem Colchicin. Nur selten benötigt man Cortison. Grundsätzlich gilt bei der Behandlung des akuten Gichtanfalls das Prinzip, mit der medikamentösen Therapie rasch und in anfangs hoher Dosierung zu beginnen.
Cortisonfreie Entzündungshemmer (NSAID)
Da diese Medikamente neben ihrer schmerzlindernden auch entzündungshemmende Eigenschaften besitzen und dabei besser verträglich sind als das klassische Gichtmedikament Colchicin, eignen sie sich gut zur Behandlung der Akutphase.
Zu dieser Medikamentengruppe zählen unter anderem Ibuprofen, Diclofenac oder Indometacin und noch viele andere. Sie sind Mittel der Wahl in der Gichttherapie, sofern keine weiteren Erkrankungen beim Patienten vorliegen, die den Einsatz der NSAID beschränken (wie z.B. Nieren- oder Herzschwäche).
Obwohl traditionell häufig Indometacin verschrieben wird, können prinzipiell auch die anderen NSAID eingesetzt werden. Eine Ausnahme bildet Aspirin, denn Aspirin kann in niedriger Dosierung den Harnsäurespiegel senken und daher zu einer Verlängerung und Intensivierung des Gichtanfalls führen.
Die NSAIDs werden unter Berücksichtigung von Begleiterkrankungen und Nebenwirkungen sowie von der Schwere der Gichtattacke über 2-5 Tage in hoher Dosierung eingenommen (z.B.100 mg Indometacin oder vergleichbare Substanzen alle 4-6 Stunden, danach 50 – 150 mg täglich), und dann über zwei Wochen vorsichtig reduziert, um ein Wiederaufflammen zu verhindern.
Auch COX-2-Hemmer, die zu den neuen NSAID gehören und besser magenverträglich sind als die klassischen NSAID, können zum Einsatz kommen. Allerdings werden zur Bewältigung der Beschwerden hier höhere Dosen als normalerweise benötigt.
Colchicin
Die klassische Therapie der Gicht ist die Gabe von Colchicin. Heute wird Colchicin wegen seiner Nebenwirkungen am Magendarmtrakt und seiner Interaktion mit anderen Medikamenten nur noch als zweite Wahl eingesetzt, wenn NSAIDs nicht vertragen werden oder nur ungenügend wirken.
Colchicin wirkt weitgehend spezifisch auf die akute Entzündung bei Gicht und führt in der großen Mehrzahl der Fälle (60 bis 95%) rasch innerhalb von vier bis acht Stunden zu einer deutlichen Besserung und zu einem völligen Abklingen der Symptome in 24 bis 48 Stunden. Um effektiv zu wirken sollte es innerhalb der ersten 36 Stunden nach Beginn des Anfalls eingenommen werden.
In den ersten vier Stunden des Gichtanfalls erfolgen stündliche orale Dosen von 1 mg, später von 0,5 mg pro Stunde oder 1 mg alle 2 Stunden. Diese Therapie erfolgt in der Anfangsphase solange, bis die Symptome verschwinden, Nebenwirkungen wie Schwindel, Erbrechen oder Diarrhoe auftreten oder die tägliche Maximaldosis von 12 bis 16 Tabletten (6 bis 8 mg) erreicht wurde. Bei den meisten Patienten treten die ersten Nebenwirkungen vor dem Abklingen der Arthritis auf, die sich dann aber in der Regel bald zurückbildet. In den nächsten 2 bis 3 Tagen wird die Colchicingabe in ausschleichender Dosierung fortgesetzt. Bei unzureichendem Ansprechen oder dem erneuten Auftreten von Symptomen ("Rezidiven") darf die hohe Anfangsdosis innerhalb von 3 Tagen nicht wiederholt werden! Halbiert werden muß die Dosis bei Patienten mit Nierenfunktionseinschränkung und Lebererkrankungen. Bei hochgradigen Einschränkungen der Nieren- oder Leberfunktion sollte nach Möglichkeit auf Colchicin verzichtet werden.
Das rasche therapeutische Ansprechen auf Colchicin ist typisch für die Gicht und kann als weiteres Diagnosekriterium herangezogen werden ("Colchicintest"). Der Behandlungserfolg tritt dabei umso eher ein, je früher mit der Therapie begonnen wird.
Wegen der fast obligaten und unangenehmen Nebenwirkungen des Colchicins ist dieses Medikament jedoch weitgehend zugunsten der cortisonfreien Entzündungshemmer verlassen worden. Sie wirken üblicherweise genauso gut bei einer erheblich besseren Verträglichkeit. Bei schweren Anfällen können Colchicin und cortisonfreie Entzündungshemmer kombiniert werden.
Cortison (Corticosteroide)
Cortison (Corticosteroide) ist in der Regel nicht erforderlich, kann aber bei Patienten, bei denen NSAIDs oder Colchicin nicht anwendbar sind, eingesetzt werden. Eine Cortisonspritze direkt ins Gelenk ("intraartikuläre Injektion") kann auch in hartnäckigen Fällen nützlich sein und den akuten Gichtanfall beenden. Davor muss allerdings eine bakterielle Arthritis vorher unbedingt ausgeschlossen werden. Eine Cortisontherapie mit Tabletten ist nur bei ganz schweren Gichtanfällen notwendig. Die empfohlene Dosis beträgt 30 bis 50 mg Prednisolonäquivalente (z.B. Decortin) über 1-3 Tage mit einer schrittweisen Reduktion über zwei Wochen. Anschließend kann sofort auf cortisonfreie Entzündungshemmer übergegangen werden.
Ergänzende Maßnahmen
Die medikamentöse Therapie wird durch Allgemeinmaßnahmen und physikalische Maßnahmen unterstützt. Diese umfassen die Kühlung und Ruhigstellung des betroffenen Gelenks, gegebenenfalls Bettruhe, dabei Entlastung des Auflagedruckes der Bettdecke durch einen Bogen oder vergleichbare Hilfsmittel (zu Hause z.B. Bau eines "Tunnels" mithilfe von Stuhlkissen oder Polsterauflagen von Gartenmöbeln). Diätetisch empfiehlt sich eine leichte, vorzugsweise fleischfreie ("lactovegetabile") Kost. Außerdem sollte der Gichtkranke zur Steigerung der Harnsäureausscheidung über die Nieren im Anfall reichlich Flüssigkeit zu sich nehmen. Das entzündete Gelenk wird gekühlt, um die Schmerzen zu lindern und auch die medikamentöse Behandlung der Entzündung zu unterstützen.
Behandlung der Gicht im Verlauf und Verhütung neuer Gichtanfälle
Eine Dauerbehandlung der Gicht sollte immer nach dem ersten Anfall erfolgen, denn das Risiko weiterer Anfälle und einer nachfolgenden Gelenkzerstörung ist groß. Dabei kann die Ablagerung schädlicher Gichttophi in Gelenken, Weichteilen und der Niere auch unbemerkt ablaufen. Das Risiko einer zweiten Gicht-Attacke nach der ersten beträgt 62% im ersten und 78% im zweiten und 93% im dritten Jahr nach dem ersten Anfall.
Das Ziel der Langzeitbehandlung ist die Senkung des Serum-Harnsäurespiegels auf ein Sicherheitsniveau von unter 6 mg/dl. Häufig ist aber eine Senkung unter 5 mg/dl erforderlich, um die Symptome der Gicht zu reduzieren. Diätetische Maßnahmen allein führen dabei in der Regel kaum zu einem ausreichenden therapeutischen Effekt. Da sie eine strenge, eingreifende und auch schwer herstellbare Diät erfordern, kommen sie für die meisten Patienten als alleinige Maßnahme nicht in Frage.
Allerdings sollte der Gichtkranke Nahrungsmittel mit hohem Puringehalt meiden. Dazu zählen Fleischextrakte, kernhaltige Innereien und bestimmte Fischsorten (siehe die Tabelle unten). Wichtig ist eine ausreichende Flüssigkeitszufuhr von mindestens 2000 ml/24 h und eine Zurückhaltung bei alkoholischen Getränken, besonders bei Bier. Bier enthält neben dem Alkohol, der selber zu einer Erhöhung des Harnsäurespiegels führt, beträchtliche Mengen einer Substanz (Guanosin), die ebenfalls den Serum-Harnsäurespiegel stark erhöht.
Da Übergewicht ein entscheidender Risikofaktor für einen zu hohen Serumharnsäurespiegel (Hyperurikämie) und Gicht ist, muß eine Gewichtsabnahme angestrebt werden. Ratsam ist eine Steigerung der körperlichen Aktivität.
Gichtpatienten sollten eine intensive Patientenschulung erhalten mit Informationen über Ursache, Folgen und Behandlungsmöglichkeiten der Gicht sowie einer Diätberatung. Um die Bereitschaft zu allen diesen Maßnahmen nicht schon im vorneherein durch überzogene Anforderungen zu gefährden, orientieren wir uns bei der Festlegung der Therapieziele an realistischen Möglichkeiten und verabreden sie gemeinsam mit dem Patienten.
Nach dem ersten Gichtanfall sollte nach der Ursache, die den Anfall ausgelöst haben könnte, gesucht werden. Beispielsweise kann ein neues Medikament Anfälle triggern. Wenn man davon weiß, sollte auf ein anderes Medikament gewechselt werden. Weiterhin sollte nach Verhaltensmustern, die zur Auslösung beigetragen haben könnten, gesucht werden. Ebenso können einige Medikamente den Harnsäurespiegel erhöhen. Andererseits gibt es Medikamente, die wegen anderen Erkrankungen eingesetzt werden und als Nebeneffekt eine Harnsäuresenkung bewirken. Hierzu zählt niedrigdosiertes Aspirin oder Losartan, was bei der Therapie des Bluthochdrucks eingesetzt wird. Wird ein solches Medikament abgesetzt, bleibt die harnsäuresenkende Wirkung aus und der Harnsäurespiegel kann ansteigen.
Medikamentöse Behandlung
Für die medikamentöse Therapie der Gicht stehen zwei Prinzipien zur Verfügung. Die Medikamentengruppe der sogenannten
- Urikostatika senken den erhöhten Harnsäurespiegel durch Hemmung der Harnsäurebildung sowie ihrer Vorstufen (Purine), die Gruppe der sogenannten
- Urikosurika steigert die Ausscheidung der Harnsäure durch die Niere.
Urikostatika
Nach Möglichkeit verwendet man die urikostatische Behandlung mit Allopurinol. Die Tagesdosis richtet sich nach dem Serumharnsäurespiegel, der in einen Sicherheitsbereich von 5 - 6 mg/100 ml gebracht werden sollte. In der Regel reicht die tägliche Einnahme von 300 mg Allopurinol aus. Anfänglich sollten Kontrollen des Serum-Harnsäurespiegels in 14-tägigen Abständen erfolgen, nach erfolgreicher Normalisierung des Wertes sind während der Dauerbehandlung Kontrollen nur noch in Abständen von Monaten notwendig.
Wichtig für die Sicherheit der Behandlung ist, dass Allopurinol in die Wirkung einiger anderer Medikamente eingreift (sogenannte "Arzneimittelinteraktionen"). Glücklicherweise kommen diese Medikamente selten zur Anwendung, sodass sich bei der Behandlung eines "normalen" Gichtpatienten üblicherweise keine Probleme ergeben. Elementar ist aber die Dosisanpassung bei Patienten, die eine zytostatische oder immunsuppressive Therapie mit zytotoxischen Substanzen vom Typ des 6-Mercaptopurin und verwandter Thiopurine wie Azathioprin bekommen. Da Allopurinol ihren Abbau hemmt, muss ihre Dosierung auf ein Viertel der üblichen Menge reduziert werden.
Von größerer praktischer Bedeutung ist, dass die Nebenwirkungen von Allopurinol durch eine Gruppe von Wassertabletten ("Thiaziddiuretika") verstärkt werden können. Außerdem beeinflusst Allopurinol eine Marcumartherapie (Marcumar ist ein Medikament, das zur "Blutverdünnung" eingesetzt wird). Der Effekt tritt nach etwa 3-4 Wochen ein. Man sollte aber sicherheitshalber bereits vorher die Laborkontrollen intensivieren (Quickwert oder INR-Wert). Die Marcumardosis ist deshalb unter Allopurinol in Abhängigkeit vom Quick-Wert bzw. INR-Wert zu reduzieren.
Bei Patienten, die mit einem bestimmten ACE-Hemmer (Captopril; ACE-Hemmer werden zur Blutdrucksenkung und auch zur Behandlung einer Herzschwäche verwendet) behandelt werden, ist das Risiko etwas erhöht, unter einer Therapie mit Allopurinol eine schwerere allergische Nebenwirkung an der Haut zu entwickeln (ein sogenanntes Erythema multiforme exsudativum oder auch Stevens-Johnsons-Syndrom).
Die Behandlung mit Allopurinol ist damit nicht in jedem Falle ganz unproblematisch. Andererseits gibt es bei der am weitesten überwiegenden Zahl keine Probleme, sodass man aus Sorge vor Nebenwirkungen auf keinen Fall auf diese Therapie verzichten sollte. Die Folgen der unbehandelten Gicht sind auf Dauer schlimmer als das minimale Risiko von möglichen Arzneimittelnebenwirkungen von Allopurinol. Man sollte die Therapie jedoch sorgsam beobachten und in regelmäßigen Abständen Kontrollen beim Arzt durchführen.
Neben Allopurinol ist noch das Medikament Febuxostat als Urikostatikum erhältlich. Dieses wird hauptsächlich in der Leber verstoffwechselt, weswegen es im Gegensatz zu Allopurinol auch bei Nierenschwäche ohne Dosisreduktion eingenommen werden kann.
Urikosurika
Die urikosurische Behandlung der Gicht mit dem Medikament Probenecid zielt auf eine vermehrte Ausscheidung der Harnsäure über die Niere. Damit ist sie mit der Gefahr verbunden, dass sich Harnsäuresteine in der Niere oder den ableitenden Harnwegen bilden. Eine urikosurische Therapie darf deshalb nur unter bestimmten Vorsichtsmaßnahmen erfolgen. Ganz wichtig ist eine ausreichende Trinkmenge (mindestens 2-3 l pro Tag). Ungeeignet ist eine urikosurische Therapie bei Patienten, bei denen es in der Vergangenheit bereits zu Harnsäuresteinbildung gekommen ist. Außerdem darf eine solche Behandlung nicht bei Patienten mit Nierenfunktionsstörung durchgeführt werden. Dasselbe gilt für alle Patienten, die aus anderen Gründen nicht viel trinken dürfen, z.B. bei Patienten mit einer ausgeprägten Herzschwäche.
Die Dauerbehandlung der Gicht mit einem Harnsäuresenker darf erst nach Abklingen des akuten Anfalls erfolgen, denn Allopurinol, Febuxostat und Probenecid verändern den Harnsäurespiegel im Blut und somit auch im Gewebe, sodass sie einen Gichtanfall verschlimmern oder sogar zu Beginn einer Dauertherapie herbeiführen können.
Die Einleitung einer medikamentösen harnsäuresenkenden Therapie erfordert besondere Aufmerksamkeit, da sonst Unzufriedenheit des Patienten und mangelnde therapeutische Mitarbeit vorprogrammiert sind. Das Hauptproblem ist eine oft vermehrte Häufigkeit von akuten Gichtanfällen zu Beginn der Therapie, vor allem, wenn keine entsprechenden vorbeugenden Maßnahmen getroffen werden.
Die mögliche Zunahme von Gichtanfällen zu Beginn einer harnsäuresenkenden Therapie erklärt sich dadurch, dass es unter der medikamentösen Senkung des Serumharnsäurespiegels zu einer Verkleinerung der Harnsäuredepots in den Geweben kommt. Diese sitzen dann nicht mehr so fest in dem sie umgebenden Gewebe und können leichter in die freie Gelenkhöhle hineinfallen. Dort lösen sie dann gerade als Folge der guten Wirksamkeit der harnsäuresenkenden Therapie einen akuten Gichtanfall aus. Dies kann man allerdings nur verstehen, wenn man weiß, dass Allopurinol oder auch die anderen harnsäuresenkenden Substanzen zwar den Harnsäurespiegel gut senken können, bei der Behandlung des akuten Gichtanfalls selber völlig unwirksam sind. Deshalb kann es trotz Allopurinol-Therapie zu Gichtanfällen kommen.
Durch die begleitende Gabe von niedrigdosierten cortisonfreien Entzündungshemmern (nicht-steroidalen Antiphlogistika) oder Colchicin kann dieser Effekt verhindert werden. Für die ersten, maximal drei Monate einer harnsäuresenkenden Therapie wird deshalb zur Anfallsverhütung zusätzlich zu den harnsäuresenkenden Medikamenten ein entzündungshemmendes Medikament gegeben. Liegen Bedenken gegenüber der Einnahme eines solchen Entzündungshemmers oder Colchicin vor, kann auch die niedrigdosierte Cortison-Einnahme alternativ erfolgen. Die Standard-Dosierung von Colchicin zur Anfallsverhütung beträgt 0,6 mg zweimal täglich und kann so 85% der akuten Anfälle in der Einleitungsphase einer Harnsäure-senkenden Behandlung verhindern. Es kann aber auch, sofern es beim ersten Anzeichen eines Anfalls eingenommen wird, eine akute Attacke vorzeitig beenden. Aber auch hier gilt, dass die Dosierung bei Niereninsuffizienz oder Einnahme bestimmter Medikamente, die zum verzögerten Abbau von Colchicin beitragen, wie zum Beispiel Calciumkanalblocker bei der Bluthochdrucktherapie, reduziert werden muss. Nebenwirkungen unter dieser vergleichsweise geringen Dosierung sind eher selten und betreffen ca. 4% der Patienten.
Erleidet ein Patient einen Anfall unter der laufenden Therapie mit Harnsäuresenkern, sollten diese aber auf gar keinen Fall abgesetzt werden, da dies zu einem erneuten Schwanken des Harnsäurespiegels mit Verlängerung und Verschlimmerung des Anfalls führen kann.
Biologische Medikamente
In sehr schweren Fällen helfen auch die sogenannten biologischen Medikamente. Wie bereits oben erwähnt, kommt es durch Ausschüttung von Entzündungsbotenstoffen, den Zytokinen, zu einer schweren Entzündungsreaktion. Von diesen Zytokinen spielt Interleukin 1 eine besondere Rolle bei der Gicht. Daher wirkt Anakinra, ein biologisches Medikament, das sich speziell gegen Interleukin 1 richtet, auch gut bei der Gicht. Allerdings ist es sehr teuer und in Deutschland auch nicht zur Behandlung der Gicht zugelassen.
Ein weiteres Medikament, das die Wirkung von Interleukin 1 hemmt, ist Canakinumab (Handelsname: Ilaris). Dieses ist zur Behandlung des akuten Gichtanfalls von Erwachsenen zugelassen, allerdings nur wenn die üblichen Medikamente wie cortisonfreie Entzündungshemmer, Colchicin und Cortison keine Wirkung gezeigt haben oder nicht vertragen wurden.
Nahrungsergänzung
Die Einnahme von 500 mg Vitamin C täglich hat einen harnsäuresenkenden Effekt, der allerdings bei Gichtpatienten nicht so ausgeprägt ist wie bei solchen ohne Gichterkrankung. Außerdem sollte Vitamin C bei bestimmten Nierenerkrankungen vermieden werden.
In den vergangenen Jahren ist zudem zunehmend der Effekt der Einnahme von Sauerkirschen in den Fokus der Wissenschaft gerückt, insbesondere die Montmorency-Sauerkirsche. So soll bereits in den 1950er-Jahren den Ärzten in Michigan aufgefallen sein, dass zur Erntezeit der dort heimischen Montmorency-Sauerkirsche die Zahl der Gichtpatienten in den Arztpraxen deutlich zurückging.
In einer im Jahr 2014 publizierten Studie wurde gezeigt, dass durch die Einnahme eines Konzentrats aus der Montmorency-Sauerkirsche der Harnsäurespiegel im Blut gesenkt, während gleichzeitig der Harnsäurespiegel im Urin erhöht werden konnte. Die Autoren schließen daraus, dass die Montmorency-Sauerkirsche die Aktivität der Harnsäure beeinflusst (Bell et al., J Funct Foods, 2014).
In einer großen Studie aus den USA, an der 633 Gicht-Patienten teilnahmen, wurde der Einfluss von Sauerkirschen auf die Wahrscheinlichkeit, einen Gichtanfall zu erleiden, untersucht. Die Studie zeigte, dass der Konsum von Sauerkirschen die Wahrscheinlichkeit eines Gichtanfalls um 35% reduzierte, die Einnahme eines Sauerkirsch-Extrakts verminderte das Risiko sogar um 45%. Diejenigen Patienten, die sowohl Sauerkirschen als auch Allopurinol erhielten, hatten ein 75% erniedrigtes Risiko, einen Gichtanfall zu erleiden. Das Fazit der Forscher ist, dass der Konsum von Sauerkirschen mit einem geringerem Risiko für Gichtanfälle assoziiert ist und somit möglicherweise eine Rolle bei der Dauerbehandlung der Gicht spielen könnte (Zhang et al, Arthritis & Rheumatism, 2012).
Weitere Informationen und Links zur Montmorency-Sauerkirsche
- Tobias Duven, Dr. Jürgen Schwarzl. Montmorency Sauerkirsche: Besserer Schlaf, stärkeres Herz und mehr Beweglichkeit. Windpferd, 2016. 103 Seiten, ISBN 386410114X
- CherryPLUS - Montmorency-Sauerkirsch-Konzentrat und Kapseln
Diät und Ernährung bei Gicht
Harnsäure entsteht durch den Abbau der sogenannten Purine. Purine sind Bestandteil der DNA bei allen Lebewesen. Sie kommen aber auch in unterschiedlicher Menge in verschiedenen Lebensmitteln vor.
Durch Verminderung der Purinzufuhr kann das Risiko für akute Gichtanfälle vermindert werden. Allerdings reichen diätetische Restriktionen allein meist nicht aus um den Harnsäurespiegel ausreichend zu senken und somit eine Anhäufung von Harnsäure und die Bildung von Harnsäurekristallen zu vermeiden. Untersuchungen haben ergeben, dass der Harnsäurespiegel durch Einhalten purinarmer Ernährung um maximal 1 mg/dl gesenkt werden kann. Dies wird den meisten Patienten nicht ausreichen als Dauertherapie, allerdings kann durch das Vermeiden purinreicher Kost eine starke Schwankung des Harnsäurespiegels, was häufig als Auslöser für akute Anfälle verantwortlich ist, verhindert werden.
Gichtkranken sollte Nahrungsmittel mit hohem Puringehalt meiden. Dazu zählen Fleischextrakte, kernhaltige Innereien und bestimmte Fischsorten. Eine Übersicht bietet die Tabelle unten.
Wichtig ist eine ausreichende Flüssigkeitszufuhr von mindestens 2000 ml/24 h und eine Zurückhaltung bei alkoholischen Getränken, besonders bei Bier. Bier enthält neben dem Alkohol, der selber zu einer Erhöhung des Harnsäurespiegels führt, beträchtliche Mengen einer Substanz (Guanosin), die ebenfalls den Serum-Harnsäurespiegel stark erhöht.
Auch Fruktose in hohen Mengen sollte vermieden werden, denn es fördert den Abbau von Purinen zu Harnsäure. Häufig sind Getränke mit Fruktose gesüßt und auch bestimmte Früchte enthalten viel Fruktose. Haushaltszucker besteht zu 50% aus Fruktose! Hohe Mengen sind auch in Honig und Agavendicksaft enthalten.
Da Übergewicht ein entscheidender Risikofaktor für einen zu hohen Serumharnsäurespiegel (Hyperurikämie) und Gicht ist, muss eine Gewichtsabnahme angestrebt werden. Allerdings sollten Fastenkuren unbedingt vermieden werden, da diese auch zu einem Harnsäure-Anstieg führen! Dies erklärt sich dadurch, dass beim Fasten sogenannte Ketokörper entstehen, die mit der Harnsäure um ihre Ausscheidung konkurrieren. Ratsam ist daher eine Steigerung der körperlichen Aktivität.
Spezielle Kochbücher zum Thema Gicht können Ihnen eventuell bei der Ernährungsumstellung helfen. Im Folgenden haben wir einige Beispiele für solche "Gicht-Kochbücher" aufgelistet:
- Gut essen bei Gicht von Dagmar von Cramm und Vera Herbst (Stiftung Warentest 2016), ISBN 978-3868514438
- Das große Gicht-Kochbuch von Sven-David Müller und Christiane Weißenberger (Schlütersche 2015), ISBN 978-3899938739
- 111 Rezepte gegen Gicht von Sonja Carlsson (Schlütersche 2016), ISBN 978-3899938784
- Köstlich essen bei Gicht von Edeltraut Hund-Wissner u.a. (TRIAS 2015), ISBN 978-3830480709
Puringehalt gängiger Lebensmittel
Die nachstehende Tabelle bietet einen Überblick über Lebensmittel mit sehr hohem (rot hinterlegt), hohem (orange hinterlegt), mittelhohem (gelb hinterlegt) und geringem (grün hinterlegt) Puringehalt.
Dabei muss berücksichtigt werden, dass Bier den Harnsäurespiegel von allen Alkoholgetränken am ungünstigsten beeinflusst. Die Ursache liegt in der Hefe, die reich an einer Purinsorte „Guanin“ ist, dessen Verstoffwechslung die Harnsäure stärker erhöht als bei den übrigen über die Nahrung aufgenommenen Purinen.
Heute weiß man auch, dass Fruktose den Harnsäurespiegel steigen lässt. Dies geschieht aber nicht über den Purinabbau. Über komplizierte Stoffwechselwege vermindert es die Ausscheidung von Harnsäure und fördert die Bildung derselben.Sowohl Fruchtsäfte als auch für Früchte und mit Fruktose gesüßte Limonaden fördern daher die Harnsäureproduktion. Allerdings ist ein zu strikter Verzicht auf Obst nicht zu empfehlen, da der Verzehr auch gesundheitsfördernde Wirkung hat.
Weitere Informationen findet man in speziellen Nachschlagewerten zum Puringehalt von Lebensmitteln wie beispielsweise den folgenden:
- Gicht-Ampel von Sven-David Müller (TRIAS-Verlag, 2016), ISBN 978-3432102122
- Richtig einkaufen bei Gicht von Karin Hofele (TRIAS-Verlag, 2013), 978-3830460732
Sehr hoher Puringehalt (>200 mg/100 g)
FLEISCH | Fleischextrakt | 3500 mg |
INNEREIEN | Bries und Thymus | 1090 mg |
Milz | 310mg | |
Leber | 240 mg | |
Niere | 240 mg | |
Lunge | 240 mg | |
Herz | 200mg | |
FISCH | Sardellen | 410 mg |
Ölsardinen | 350 mg | |
Brathering | 300 mg | |
Thunfisch | 290 mg | |
Sprotten | 250 mg | |
Heringsfilet | 210 mg |
Hoher Puringehalt (100 - 200 mg/100 mg)
FLEISCH UND WURSTWAREN | Rindfleischbouillon | 190 mg |
Hammel (Lende / Keule / Kotlett) | 140-150 mg | |
Bockwurst, Bratwurst | 140 mg | |
Div. Aufschnittsorten | 120-140 mg | |
Schweinefleisch (Filet / Eisbein / Kotlett / gegartes Fleisch) | 125 mg | |
Kalbfleisch (Filet / Haxe / Keule /Schnitzel / Bug / Schulter) | 125 mg | |
Rindfleisch (Filet / Tartar / Keule / Gegartes Fleisch) | 120-130 mg | |
Schinken (gekocht) | 110 mg | |
Zunge (Rind / Kalb / Schwein) | 100 mg | |
Hirn | 100 mg | |
Knochenmark | 170 mg | |
| FISCH | Forellenfilet | 170 mg |
Karpfen | 160 mg | |
Seezunge | 160 mg | |
Miesmuscheln | 154 mg | |
Hecht | 140 mg | |
Rotbarschfilet | 130 mg | |
Kabeljau / Dorsch | 120 mg | |
Heilbutt | 120 mg | |
Kaviar | 120 mg | |
Schellfisch | 110 mg | |
Seelachsfilet | 110 mg | |
Bückling | 110 mg | |
Zander | 110 mg | |
Scholle | 100 mg | |
GEFLÜGEL | Truthahn | 170 mg |
Gegartes Hühnerfleisch | 125 mg | |
Huhn (Brathuhn / Brust /Keule) | 110 mg | |
Gans | 100 mg | |
WILD | Rehkeule | 110 mg |
Hirsch | 110 mg | |
Hase | 110 mg | |
Fasan | 110 mg | |
HÜLSENFRÜCHTE | Linsen | 185 mg |
grüne Erbsen | 145 mg | |
weiße Bohnen | 130 mg | |
Erdnüsse | 100 mg | |
GETREIDE-PRODUKTE & TEIGWAREN | Gerstenmehl | 170 mg |
Graupen | 170 mg | |
Hafergrütze | 170 mg |
Mäßig hoher Puringehalt (50 - 100 mg)
FLEISCH UND WURSTWAREN | Blutwurst | 90 mg |
Schinken, roh | 70 mg | |
Speck | 70 mg | |
INNEREIEN | Hühnerleber | 70 mg |
FISCH | Geräucherte Makrele | 95 mg |
Austern | 90 mg | |
Aal | 80 mg | |
Schillerlocken | 65 mg | |
Krabben | 60 mg | |
Hummer | 60 mg | |
GEFLÜGEL | Ente | 80 mg |
WILD | Kaninchen | 95 mg |
OBST, FRÜCHTE, GEMÜSE & BEILAGEN | Spinat | 70 mg |
Rosenkohl | 55 mg | |
Steinpilze | 50 mg | |
GETREIDE-PRODUKTE & TEIGWAREN | Haferflocken | 90 mg |
Paniermehl | 70 mg | |
Gries | 55 mg |
Geringer oder fehlender Puringehalt
OBST, FRÜCHTE, GEMÜSE UND BEILAGEN | Feldsalat | 45 mg |
Pfifferlinge | 35 mg | |
Spargel | 30 mg | |
Möhren | 20 mg | |
Champignons | 20 mg | |
Nudeln | 15 mg | |
Kartoffeln | 10 mg | |
Tomaten | 10 mg | |
Reis | 0 mg | |
heimisches Obst aller Art | 0 mg | |
alle Nüsse außer Erdnüsse | 0 mg | |
alle Gemüse außer den oben genannten | 0 mg | |
GETREIDE-PRODUKTE UND TEIGWAREN | Roggenbrot, Mischbrot | 40 mg |
Weizenmehl | 20 mg | |
Weißbrot | 15 mg | |
MILCH UND MILCHPRODUKTE | Milch | 0 mg |
Butter | 0 mg | |
Käse | 0 mg | |
Joghurt | 0 mg | |
süße / saure Sahne | 0 mg | |
GETRÄNKE | Mineralwasser | 0 mg |
Kaffee / Tee / Kakao | 0 mg | |
Fruchtsäfte | 0 mg | |
Limonade | 0 mg | |
Sekt | 0 mg | |
Wein | 0 mg | |
Schnaps | 0 mg | |
SONSTIGES | Eier | 2 mg |
Margarine, Fette, Öle | 0 mg | |
Marmelade | 0 mg | |
Honig | 0 mg | |
Zucker | 0 mg | |
Schokolade | 0 mg | |
Gemüse | 0 mg |
rheuma-news zum Thema Gicht
In dieser Ansicht sind keine rheuma-news vorhanden.
